博鱼app百科
热点资讯
牙龈是“糖尿病”放大镜?医生:有这3症状,早去就医
发布日期:2025-11-29 23:40 点击次数:169
“医生,我刷牙时牙龈总是流血,这是不是糖尿病的信号?”这是一个四十多岁上班族在口腔科复诊时提出的疑问。
这一句话其实点到了一个长期被忽视的事实:口腔的健康,有时候比血糖仪还要早一步揭示身体的危险。
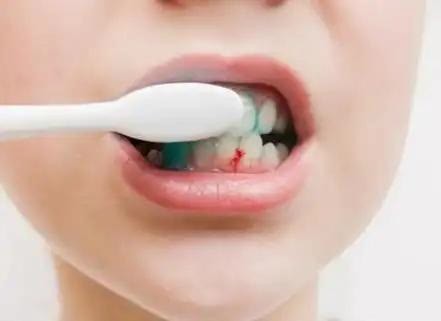
不少人以为牙龈出血只是刷牙方式不对,牙齿松动是年纪大了自然衰老,牙根暴露是牙膏没选对。
这些看似常见的小毛病,其实可能是代谢紊乱在身体里的“回声”。糖尿病与口腔关系紧密,但它往往藏在不经意的细节里。
口腔作为一个经常被忽略的窗口,恰恰能把身体的隐患放大给人看。很多时候,人们注意到血糖异常,往往已经比牙龈的信号晚了很久。
不少人认为糖尿病是血糖的事,只要盯住饮食和胰岛素,就能控制。
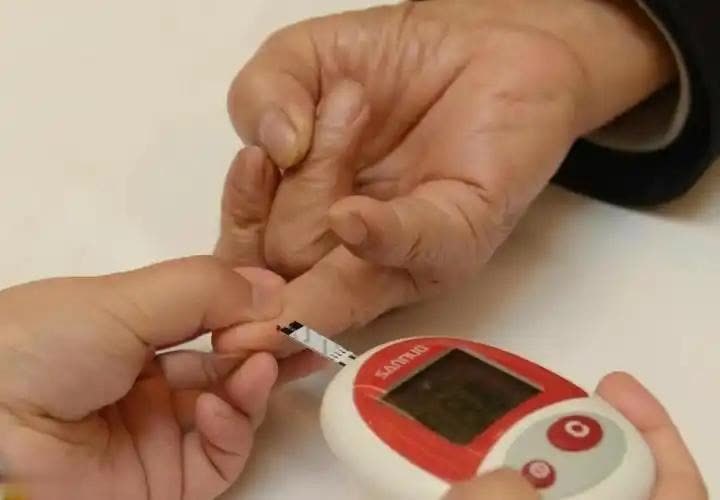
但一些新的调查发现,牙周炎和糖尿病是双向加重的关系。牙龈反复炎症会让血糖更不稳,血糖高又会让牙龈更容易受感染。
长期的循环就像是一个死结,让身体越来越疲惫。医学界把这关系叫做“互为因果”,但现实生活里,很多人还是觉得两者风马牛不相及。
有数据能让人警醒。大规模人群随访中,糖尿病患者发生牙周炎的比例接近九成,比普通人高出一倍多。
另有统计显示,患有严重牙周炎的人群,发展为糖尿病的风险比牙周健康人群高出大约七成。
这些数字不需要过多解读,单看就能明白:牙龈变化和糖尿病的联系不是偶然,而是规律。
更耐人寻味的是,研究者曾经比较过两个群体:一类是单靠药物控制血糖的人,另一类是药物加牙周治疗的人。
结果显示,接受牙周治疗的人群血糖更稳定,糖化血红蛋白下降更明显。这提醒人们,光盯着血糖指标是不够的,口腔里的炎症同样是调节的关键。
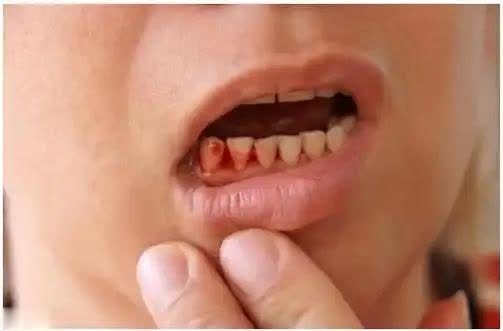
牙龈红肿和出血是最早的信号。很多人把这当成牙刷太硬,但临床发现,这往往是炎症导致毛细血管脆弱。
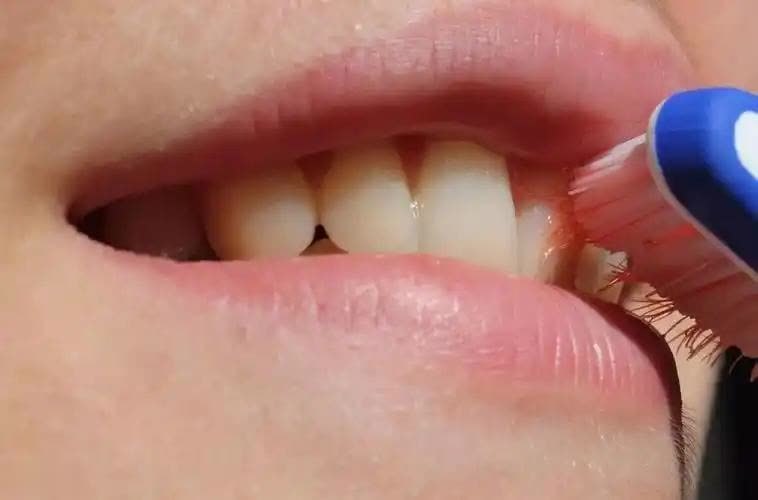
牙龈萎缩、牙根暴露常常代表炎症已经破坏了支持结构,光靠止血牙膏是没用的。
牙齿松动、移位则意味着牙槽骨已经被炎症“啃”掉了一部分,这时候再去看病,往往病程已经拖得太久。牙龈的这三种表现,本质上是在帮身体发出警报。
人们总觉得这些问题可以忍,觉得牙掉一颗没什么,戴个假牙就能解决。
但事实是,当牙周炎发展到一定程度,不只是牙齿,心血管、肾脏、眼睛这些器官也在承受炎症的后果。
慢性炎症和代谢紊乱结合,会加速并发症的到来。等到血糖完全失控,往往已经错过最佳的干预时机。
口腔细菌在全身炎症里扮演了什么角色。口腔里潜伏着数百种细菌,当牙龈屏障被破坏,它们会进入血液,刺激免疫系统不断释放炎症因子。
这些因子能让胰岛素受体功能下降,胰岛素抵抗加重。换句话说,口腔炎症不是局部问题,而是推动糖尿病恶化的“幕后推手”。
相比单纯的高糖饮食,牙龈的慢性炎症对血糖的打击可能更隐蔽,却更持久。
有些数据支持这种推测,追踪人群中发现,血液里炎症指标较高的人,即使饮食控制良好,糖尿病风险依然偏高。
反过来,那些及时处理口腔炎症的人,糖尿病的控制情况更稳定。很多人没意识到,刷牙、洗牙这种日常操作,其实是最简单的抗炎手段。忽略这些,就等于把血糖调节的“刹车”拆掉了一半。
糖尿病的筛查普及率一直不高,但口腔就诊率却相对频繁。很多人可能几年都不体检一次,却会因为牙痛跑去看牙。
这意味着,牙科医生在糖尿病早期识别上,可能比内分泌科医生更有机会提前发现异常。
如果能把牙龈信号和血糖检查挂钩,或许能大幅提升糖尿病的早期发现率。遗憾的是,很多人甚至不知道牙龈和血糖之间存在联系,更别说主动去做检查了。
人们习惯把健康分区管理,血糖找内分泌科,牙齿找口腔科,眼睛找眼科。但身体不是零件拼接的机器,而是一个整体。
牙龈发炎和血糖波动,看似属于两个科室,其实是在同一条病理链条上。医学的分科让人误以为疾病也该分开看待,这是长期存在的认知偏差。
人们害怕糖尿病,但却对牙龈问题掉以轻心。换个角度想,牙龈的信号,其实给了人们一个提前介入的机会。错过这一步,就可能要付出更大的代价。
很多时候,健康管理的关键不在于发现新的治疗方法,而在于重新排列已有的优先级。人们太容易把口腔健康排到队伍末尾,觉得洗牙、换牙刷不重要。
可事实上,这些看似小事,可能在整体代谢控制中起到意想不到的作用。越是普通的习惯,越能决定长期的健康走向。
换句话说,牙龈问题不是附属品,而是全身状态的直接镜子。它的细微变化,可能比一次血糖检测更有价值。忽视它,就像在身体不断敲门时装聋作哑。
以上内容仅供参考,若身体不适,请及时咨询专业医生。
关于糖尿病您有什么看法?欢迎评论区一起讨论!
参考资料:[1]郑虹,齐振波,徐杰,等.高龄老年睡眠质量和睡眠时长与糖尿病关系的研究[J].中国循证心血管医学杂志,2024,16(09):1044-1047.

